SAA是一种由肝脏分泌的急性时相反应蛋白,是组织淀粉样蛋白A的前体物质。1976年,ROSENTHAL等在研究继发性淀粉样变性疾病的过程中,从血清中分离出一种相对分子质量约为12000的蛋白质,与先前发现的相对分子质量为8500的组织淀粉样蛋白A有相似的免疫原性,他们将其命名为SAA。
SAA是一种由多基因编码合成的急性时相反应蛋白。人的SAA家族有4个成员:SAA1、S4A2、SAA3和SAA4。根据体内表达情况,SAAI和SAA2基因合成SAA1和SAA2蛋白,称为急性期SAA(acute SAA,A-SAA),在常规SAA检测中都是指A-SAA。

正常人体内的SAA含量较低,机体受到刺激后(炎症、感染、损伤、肿瘤等)产生一系列细胞因子,调控A-SAA的表达升高成为此时体内主要的SAA。研究发现,正常组织细胞、肿瘤细胞以及动脉粥样硬化斑块中等多种细胞能合成A-SAA,提示肝外组织细胞中合成的SAA可作为免疫防御分子抵抗局部的炎症损伤。
SAA作为在炎症发生时被高度诱导的急性期蛋白,在宿主防御中起着重要作用。在炎症刺激急性期,SAA由被激活的巨细胞和纤维母细胞快速大量合成和释放进入血液中,并取代载脂蛋白A1(apolipoprotein A1,ApoA1),经由N端与高密度脂蛋白(high-density lipoprotein,HDL)迅速结合。SAA浓度在感染3~6h开始升高,半衰期约50min,升高幅度可达正常值的10~1000倍。清除病原体后又可迅速的降低至正常水平,是反映机体感染情况和炎症恢复的灵敏指标。
SAA主要通过存在于血液中、细胞表面及细胞内的蛋白酶降解,肝脏是其主要的降解场所。由于SAA难溶于水,机体产生的SAA进入血液后迅速与HDL结合,改变了HDL颗粒的特性,使其颗粒增大,密度增加,影响机体胆固醇的代谢”。SAA与HDL解离后才能降解,HDL可抑制SAA的降解。机体处于炎症状态时,SAA合成增加和降解减慢致血中SAA持续升高。肝外细胞产生的SAA主要通过细胞间的黏黏附及内吞作用经细胞表面或细胞内的蛋白酶降解。

SAA在《血清淀粉样蛋白A在感染性疾病中临床应用的专家共识》中的建议:
SAA作为急性时相反应蛋白,在多种病毒感染急性期都有较显著的升高,如流感病毒、呼吸道合胞病毒、腺病毒肠道病毒等。
在病毒感染急性期SAA水平明显升高,通常在10-100mg/L而WBC、CRP和PCT一般无明显升高病毒感染患者中,ROC曲线下面积由大到小为SAA>PCT>WBC>CRP,SAA对病毒感染有较好的诊断准确性。
建议:
检测SAA对于辅助诊断病毒感染具有重要价值,动态观察SAA水平变化,12-24h复检,SAA水平持续高10mg/L,而低100mg/L病毒感染可能性大。
不同类型的细菌感染均能引起体内SAA水平上升。革兰阳性菌与革兰阴性菌感染SAA水平无明显差异。
建议:
SAA在细菌感染急性期的水平显著高于病毒感染急性期,SAA水平持续高于100mg/L对于细菌感染的急性期具有较强的提示性作用。SAA对新生儿败血症的诊断具有较高的阴性预测价值。
SAA在真菌感染(念珠菌)中升高的幅度与细菌感染相似,甚至更高,而CRP无明显升高。在肺炎支原体感染时,SAA也表现明显升高,升高幅度可达100mg/L,是CRP的7.24倍。川崎病时,SAA升高幅度较高,平均达514mg/L,是CRP的6.31倍。
建议:
SAA升高时需结合临床信息,以区别真菌、支原体等其他病原体的感染。
SAA是一个较为敏感的急性炎症指标,其升高的幅度主要取决于感染的严重程度。然而,SAA主要是参与急性期的炎症反应,在慢性感染中没有发挥作用。
由于SAA水平的升高或者下降能较及时地反映感染性疾病病情的发展情况,临床可根据患者SAA水平指导用药,当SAA呈现明显下降时,提示患者感染控制较好,治疗有效。
建议:
SAA可作为独立的因素对细菌、病毒等感染性疾病及炎症进行严重程度判断,大于500mg/L提示病情严重;在预后评估方面,抗生素治疗24h后下降30%可判断治疗有效,下降幅度越大,提示预后良好。

在病毒感染急性期,SAA水平明显升高,而CRP升高并不明显;在细菌感染急性期,CRP、SAA均会出现明显的升高,且SAA升高的幅度要高于CRP。
建议:
在感染性疾病早期诊断中,SAA联合CRP检测可对病毒和细菌感染进行早期识别:当SAA与CRP同时升高,提示细菌感染的可能;如果SAA升高而CRP不升高,提示病毒感染的可能。临床疗效评估需动态监测。

SAA除了在感染性疾病中显著升高外,在其他炎症条件下,如创伤、恶性肿瘤、自身免疫病等,也可能导致SAA升高。
建议:
在进行感染性疾病诊断时,应结合临床对可引起SAA升高的非感染性疾病进行鉴别,以区别患者非感染性疾病的急性期。

SAA与类风湿性关节炎的关系
《急性呼吸道感染病原体的临床检验诊断路径》
指出
由于呼吸道病原体感染较为复杂,疾病早期临床症状不典型,难以通过临床症状等进行有效的诊断,需要结合临床实验室检测结果进行判断。此外呼吸道病原体感染的患者,检测项目选择时往往需要结合季节、地域流行等特点,针对性地进行检查。通过临床症状结合临床实验室常规的检测项目如血常规、炎性标志物等初步区分感染类型,再逐步进行靶向检测,见图。
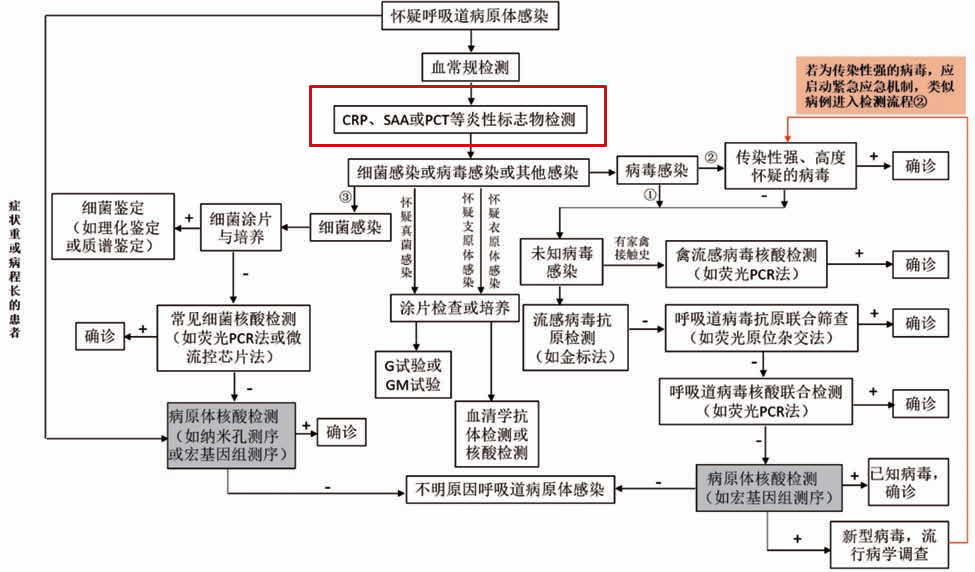
注:①为常规病毒感染检测流程,②为高传染性病毒检测流程,③为细菌和其他非病毒感染检测流程。-表示检测为阴性,+表示检测为阳性,灰色框中为实验室自建检测方法
呼吸道感染性疾病临床实验室规范化检测流程示意图
SAA单独或联合CRP检测,可弥补目前临床缺少可早期、快速提示儿童病毒感染初筛指标的不足,有助于早期识别感染类型,合理使用抗菌药物。由于SAA水平在感染早期快速升高,在疾病恢复期又迅速下降,儿童感染性疾病过程中动态监测SAA有助于及早发现严重感染,并监测治疗效果,对于起病急,病程进展快的婴幼儿感染性疾病的治疗有重要的临床指导作用。SAA检测的合理使用将在儿童感染性疾病的诊断、鉴别诊断、分层、治疗监测和预评估中发挥积极的作用。

在儿童病毒感染性疾病中,早期定量检测SAA并进行动态监测,可综合分析疾病的变化趋势。
SAA对甲型流行性感冒患儿的早期辅助诊断和鉴别诊断均具有较高的价值。
SAA与HFMD病情发展密切相关,且含量随疾病的加重而升高,可能是HFMD加重的潜在预测指标。对于HFMD患儿,可在疾病的急性期检测其SAA水平,并进行动态监测,有助于识别重型和危重型HFMD。
SAA可用于新生儿败血症的早期辅助诊断和筛查,并可以动态监测疾病进展。
在儿童感染性疾病中,SAA水平与感染性疾病的发展密切关联,当SAA持续降低时,提示细菌感染得到控制,可酌情减少或停用抗菌药物。
SAA作为一种非特异性的炎症指标,其水平在多种儿童感染性疾病中会升高,但仍需结合病例资料,进行综合分析后应用于临床。
在儿童感染性疾病中,SAA联合CRP检测对细菌或病毒感染的早期诊断效能或鉴别诊断价值优于单项指标检测。若SAA和CRP水平均显著升高,则提示细菌感染可能性大; 若SAA水平显著升高,而CRP水平正常或轻度升高,则提示病毒感染可能性大。
在儿童感染性疾病中,SAA/CRP比值比SAA或CRP单独检测更有差异化的临床应用价值。SAA/CRP比值显著增高,提示病毒感染可能性大;SAA/CRP比值显著降低,提示细菌感染可能性大。可能存在病毒感染患儿SAA/CRP比值>正常对照者>细菌感染患儿的情况。
依据研究结果和临床经验,依如下表现可以考虑急性感染的存在:
①有急性(72h之内)发热或低体温;
②白细胞总数增高或降低;
③CRP升高、IL-6升高;
④PCT、SAA及HBP升高;
⑤有明确或可疑的感染部位。
其中确定感染:
①~③项中有2项+④有明确结果,可以协助确定病原体类型,或+⑤有明确表现可以帮助确定感染部位。
疑似感染:
①~③项中有1项+④无确定性结果,或+⑤有可疑感染部位。

试剂有效期长达18个月
适配60余款生化分析仪
丰富的产品菜单可供选择
参考文献:
[1]中国中西医结合学会检验医学专业委员会. 血清淀粉样蛋白A在感染性疾病中临床应用的专家共识.中华检验医学杂志,2019,42(03):186-192. DOI:10.3760/cma.j.issn.1009-9158.2019.03.008
[2]柯江维,徐锦,冉飞.SAA单独和与CRP联合检测在儿童感染性疾病中的应用专家共识[J].检验医学,2021,36(07):685-690.
[3]童永清,赵志军,徐万洲,等. 急性呼吸道感染病原体的临床检验诊断路径. 中华检验医学杂志,2020,43(07):687-690. DOI:10.3760/cma.j.cn114452-20200316-00251
[4]王仲,魏捷,朱华栋,等.中国脓毒症早期预防与阻断急诊专家共识[J].实用休克杂志(中英文),2020,4(03):168-177+185.
声明:本公众号所发表内容注明来源的,版权归原出处所有,与本公众号立场无关。如有侵权请留言联系小编删除。